Определение болезни. Причины заболевания
Корь (Morbilli) — острое инфекционное заболевание, вызываемое вирусом кори, который поражает эпителий верхних дыхательных путей и кожные покровы. Клинически характеризуется выраженным синдромом общей инфекционной интоксикации, патогномоничной энантемой, макуло-папулёзной сыпью, конъюнктивитом и синдромом поражения респираторного тракта (дыхательных путей).
Этиология
Царство — вирусы
Подцарство — РНК-содержащие
Семейство — Paramyxoviridae
Род — Morbillivirus
вид — возбудитель кори (Polinosa morbillarum)
Синдромально заболевание было описано в 1890 году доктором Бельским (Псков), в 1895 году детским доктором Филатовым и в 1898 году доктором Копликом (США).
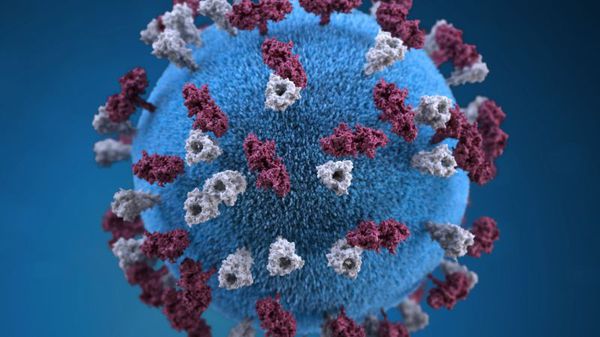
Оболочка вируса имеет 3 слоя: белковую мембрану, липидный слой и наружные гликопротеидные комплексы, образующие своеобразные выступы. Штаммы вирусов идентичны в антигенном отношении, обладают комплементсвязывающими, гемагглютинирующими, гемолизирующими свойствами и симпластообразующей активностью. СД-46 является рецептором у человека к вирусу кори.
Вирус неустойчив во внешней среде – чувствителен к ультрафиолету, в каплях слюны погибает за 30 минут, при высыхании и действии дезинфицирующих средств — мгновенно. Хорошо переносит пониженные температуры. Вирус можно выделить из различных сред организма (кровь, моча, кал, смывы со слизистых ротоглотки, конъюнктив, цереброспинальной жидкости).[2][5]
Эпидемиология
Антропоноз. Источник заболевания – исключительно заражённый человек, также с атипичной формой заболевания. Инфицированный заразен с последних 2-х дней инкубации и до 4-го дня с момента появления высыпаний включительно — с 5 дня заразность пропадает.
Механизм передачи: воздушно-капельный (путь аэрозольный), редко трансплацентарный (при заболевании женщины в конце беременности). Теоретически возможно заражение от недавно привитых (но на практике такое случается чрезвычайно редко).
Привитая (переболевшая) и имеющая иммунитет мать передаёт его своему ребёнку (до 3-х месяцев), то есть у таких детей имеется врожденный иммунитет, который постепенно снижается и к 10 месяцам исчезает – дети становятся восприимчивыми к заболеванию. Болеют преимущественно дети (переносящие заболевание относительно благоприятно), однако в последнее время всё чаще поступают сообщения о развитии кори у взрослых, у которых заболевание протекает крайне тяжело (причины — массовый отказ от профилактических прививок).
Существует весенне-зимняя сезонность. После перенесённой инфекции, полного курса вакцинации развивается стойкий пожизненный иммунитет.
Корь — одна из основных причин смерти среди детей раннего возраста.
В 2015 году в глобальных масштабах произошло 134 200 случаев смерти от кори.[1][3]
Симптомы кори
Инкубационный период при типичной форме — от 9 до 11 суток (в некоторых случая до 13).
Начало заболевания подострое (т.е. основной синдром появляется на 2-3 сутки от начала заболевания), однако при должной подготовке врача (выявлении патогномоничной энантемы — сыпи на слизистых оболочках) можно определить острое начало (в течении первых суток). Во взрослом возрасте из-за особенностей иммунной системы эти критерии могут не соблюдаться.
Синдромы кори:
- синдром выраженной общей инфекционной интоксикации;
- синдром патогномоничной энантемы (пятна Бельского-Филатова-Коплика);
- синдром макуло-папулёзной экзантемы;
- синдром конъюнктивита (выраженный);
- синдром поражения респираторного тракта (фарингит, трахеобронхит);
- синдром генерализованной лимфаденопатии (ГЛАП);
- гепатолиенальный синдром.
Описана так называемая ранняя диагностика кори, включающая:
- затруднение носового дыхания;
- покраснение правого века;
- субфебрилитет (лихорадка постоянного типа).
Характерные жалобы больных: нарастающие слабость, вялость, снижение аппетита, нарушения сна, «песок в глазах», отёчность нижних век, иногда насморк, повышенная температура тела (до 39°С). Далее присоединяется першение в горле, появляется сухой кашель, одышка, могут быть боли в животе, диарея (наслоение вторичной флоры), появляется сыпь (с её появлением усиливаются синдромы общей инфекционной интоксикации и поражения респираторного тракта).
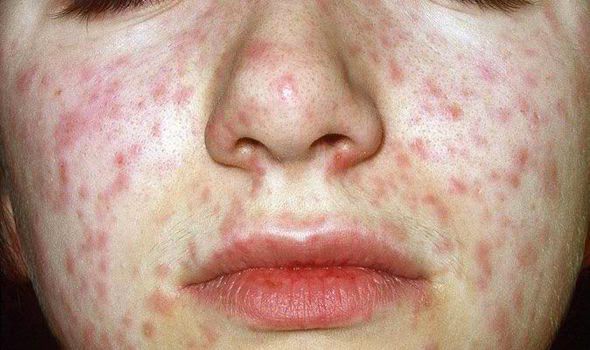
Объективно: можно отметить возникновение макуло-папулёзной сыпи, появляющейся в типичных случаях на 3-4 день болезни, с выраженной этапностью (лицо, шея; после туловище, руки, бёдра; затем олени и стопы, а на лице в этот момент бледнеет). Высыпания представляют собой папулы, окруженные красным пятном, предрасположенные к слиянию (но при наличии чистых участков), иногда появляются петехии. Спустя 3-4 дня сыпь становятся бледной и оставляет после себя бурые пятна и отрубевидное шелушение. Увеличиваются и приобретают чувствительность периферические лимфоузлы (затылочные, заднешейные и подмышечные). Ярко выражен конъюнктивит (конъюнктивы масштабно гиперемированы, отёчны, быстро присоединяется гнойное отделяемое). Характерным является вид больного: одутловатое лицо, красные (как у кролика) глаза, отёчность носа и век, сухие потрескавшиеся губы. При аускультации в лёгких прослушиваются сухие хрипы. Выражена тахикардия, снижение артериального давления. Увеличиваются размеры печени и селезёнки (генерализация инфекции).
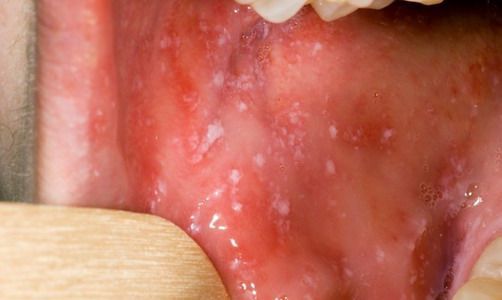
При фарингоскопии в ротоглотке визуализируется гиперемия мягкого нёба, на слизистой поверхности щёк в начале заболевания пятна Бельского-Филатова-Коплика (мелкие белесоватые пятнышки с узкой красноватой каёмкой), которые пропадают при появлении экзантемы. Иногда появляется пятнистая энантема на слизистой мягкого нёба.
Описана митигированная корь (у людей, получивших специфический противокоревой иммуноглобулин в период инкубации), характеризующаяся удлинением инкубационного периода до 21 дня, лёгким течением.
При абортивной форме заболевания характерно типичное начало, но спустя 1-2 суток клинические проявления исчезают.
Существует понятие — реакция на прививку (при первичном введении живой противокоревой вакцины), характеризующееся повышением температуры тела, катаральными явлениями (воспалениями) со стороны верхних дыхательных путей, скудной малозаметной сыпью (чаще развивается у детей и лиц с иммунодефицитом).
У больных с наличием тяжелого иммунодефицита – СПИДа (ВИЧ, онкологические больные, лица, получающие системные цитостатики после трансплантации органов) — течение заболевания крайне тяжёлое (летальность до 80%). [4][5]
Дифференциальный диагноз
| признаки | корь | краснуха | псевдотуберкулёз | аллергическая сыпь |
|---|---|---|---|---|
| инк. период | 9-11 дней | 11-24 дня | 3-18 дней | до суток |
| эпидемиологические предпосылки |
контакт с больным | контакт с больным | употребление сырых овощей |
контакт с аллергеном |
| воспалительные изменения ВДП |
выражены | умеренно выражены | умеренны или отсутствуют |
нет |
| конъюнктивит | выражен | слабо выражен | слабо выражен | нет |
| ГЛАП (ув. лимфоузлов) |
выражена | выражена (затылочные и заднешейные) |
умеренно (мезаденит) |
нет |
| характер сыпи | макуло-папулёзная | мелкопятнистая | точечная, скарлатиноподобная, макуло-папулёзная |
макуло-папулёзная, зудящая |
| время появления сыпи |
3-4 день | 1 день | 2-4 день | до суток |
| этапность высыпаний |
выражена | нет | нет | нет |
| патогномоничные признаки |
пятна Бельского- Филатова-Коплика |
пятна Форхгеймера |
симптомы «перчаток и носков» |
нет |
Случаи кори подразделяются на:
- «Подозрительный» — случай острого заболевания с выраженными типичными клиническими признаками кори (один или несколько);
- «Вероятный» — случай острого заболевания с клиническими признаками кори и эпидемиологической связью с другим подозрительным или подтвержденным случаем данной болезни.
- «Подтвержденный» — случай кори, классифицированный как «подозрительный» или «вероятный» после лабораторного подтверждения диагноза. Он может не отвечать клиническому определению случая (атипичные, стертые формы).
Если диагноз не подтверждён лабораторно (в случае невозможности лабораторного исследования), то «вероятный» случай классифицируется как «подтвержденный».
Окончательный диагноз кори ставится на основании клинических данных при лабораторном подтверждении диагноза и/или эпидемиологической связи с другими подтвержденными случаями данного заболевания.[4][7]
Патогенез кори
Входные ворота — слизистая оболочка верхних дыхательных путей и конъюнктивы. Вирус адсорбируется на эпителии слизистой оболочки, затем проникает в подслизистый слой и регионарные лимфатические узлы, где происходит его первичное размножение. С третьего дня инкубационного периода вирус попадает в кровь (первая волна вирусемии). В середине периода инкубации происходит размножение и концентрирование вируса в органах ретикулоэндотелиальной системы. Далее в конце инкубационного периода происходит активный выход вируса в кровь (второй период вирусемии), причём вирус, обладая повышенной эпителиотропностью, вызывает поражение кожных покровов (сыпь), слизистых оболочек (конъюнктивы, верхних дыхательных путей, желудочно-кишечного тракта). На слизистой оболочке щёк (в области вторых нижних моляров) появляются участки микронекроза эпителия с последующим слущиванием (шелушением; пятна Бельского-Филатова-Коплика).
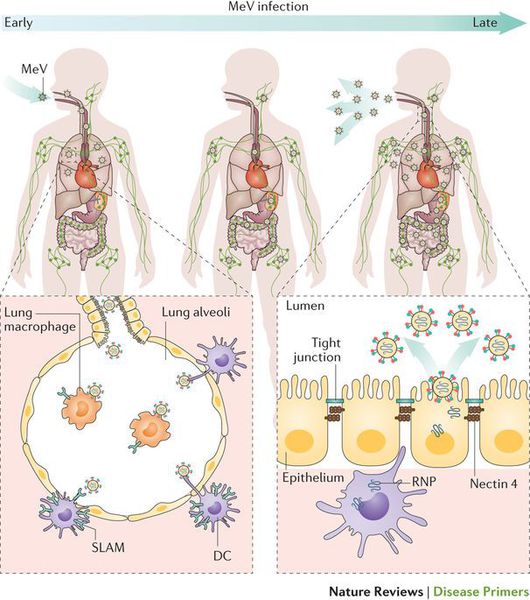
Происходит специфическая иммунная перестройка организма (исчезновение аллергических реакций), развивается анергия (вторичный иммунодефицит), ведущая к обострению хронических воспалительных заболеваний.
В лимфоидной ткани обнаруживаются гигантские ретикулоэндотелиоциты — клетки Уортина-Финкельдея (Warthin-Finkeldey).
С 4 дня от появления высыпаний к крови начинают обнаруживаться антитела класса М.[3][5]
Классификация и стадии развития кори
1. По клинической форме:
а) типичная;
б) атипичная:
- митигированная;
- реакция на прививку;
- абортивная;
- бессимптомная.
2. По степени тяжести:
- лёгкая;
- средняя;
- тяжелая;
- крайне тяжелая.
Осложнения кори
1. Специфические (связанные с вирусом кори):
- ложный круп (осиплость голоса, удушье, возбуждение в начальный период, отёк слизистой оболочки гортани);
- менингоэнцефалит (характерно тяжёлое течение, нарушение сознания, менингеальная и энцефалитная симптоматика);
- кератоконъюнктивит (может привести к слепоте);
- подострый склерозирующий панэнцефалит (энцефалит Давсона) — очень редко встречаемая медленнотекущая форма коревого энцефалита. Вызывается длительно персистирующим и накапливающимся в нейронах и глиальных клетках вирусом кори, который запускает воспалительную деструкцию и периваскулярную инфильтрацию мозговой ткани. Чаще выявляется у детей, перенёсших корь до двухлетнего возраста (наглядный вред отсутствия вакцинации матери и последующей вакцинации ребёнка). Развитие происходит через несколько лет после перенесённого заболевания и обычно за несколько месяцев приводит к деменции и смерти. Для него характерен очень высокий титр противокоревых антител в сыворотке и СМЖ (спинномозговой жидкости). По-видимому, это заболевание является результатом реакции макроорганизма на нарушенную репликацию вируса кори в головном мозге. Прогноз всегда неблагоприятен.
2. Обусловленные присоединением вторичной бактериальной флоры:
- пневмония (чаще на третий день) — усиление кашля, появление одышки, укорочение перкуторного звука, мелкопузырчатые влажные хрипы;
- отит (пульсирующие боли в ухе, гиперемия барабанной перепонки, гноетечение из уха, боль при перкуссии в области сосцевидного отростка — заднего нижнего отдела височной кости);
- миокардит, гепатит, гломерулонефрит.[4]
Диагностика кори
- развёрнутый общеклинический анализ крови (лейкопения, лимфо- и моноцитоз, эозинопения, СОЭ в норме); при развитии осложнений — соответствующие изменения.
- общеклинический анализ мочи (при развитии гломерулонефрита — протеинурия, цилиндрурия, гематурия);
- биохимические анализы крови (повышение АСТ при миокардите);
- бактериоскопия (в начальном периоде и в течении первых 2 дней сыпи обнаружение в мокроте, моче, носоглоточной слизи клеток Уортина-Финкельдея) — на практике не используется;
- серологическая диагностика (выявления в сыворотке крови антител классов М и G методом ИФА, вируса кори — методом ПЦР) — стандарт лабораторной диагностики.
- возможна ПЦР диагностика из материала носоглоточной слизи, мочи, цереброспинальной жидкости.
При развитии осложнений используются соответствующие методы исследований согласно ситуации.[5][6]
Лечение кори
Согласно СП 3.1.2952-11 «Профилактика кори, краснухи и эпидемического паротита», в РФ лечение кори осуществляется в условиях боксированного отделения инфекционного стационара.
Режим — постельный (койка должна быть обращена головным концом к окну из-за повышенной светораздражимости глаз).
Показано назначение общего стола с исключением из рациона раздражающих веществ, обильное питьё.
Какого-либо специального лечения, направленного против вируса кори, не существует.
Назначение медикаментозной терапии зависит от степени тяжести заболевания, при лёгких формах достаточно обогащённого витаминного питания, достаточного количества жидкости для питья.
При среднетяжелых формах, особенно у взрослых больных, могут быть показаны внутривенные инфузионные растворы, отхаркивающие средства, туалет полости рта и конъюнктив растворами антисептиков, средства нормализации сердечного тонуса.
При тяжёлых состояниях подключается введение специфического противокоревого иммуноглобулина, введение гормонов, антибиотикотерапия (при присоединении осложнений), меры интенсивной терапии и реанимации.
Выписка больных осуществляется при нормализации клинической картины, общелабораторных показателей (крови и мочи), но не ранее пятого дня от окончания высыпаний.
Диспансерное наблюдение в неосложненных случаях — около одного месяца, при развитии осложнений — до двух лет. [2][5]
Прогноз. Профилактика
В очаге кори проводиться комплекс мер по его локализации и ликвидации:
- при выявлении очага инфекции в детских садах, школах, а также в организациях с круглосуточным пребыванием взрослых с момента выявления первого больного до 21 дня с момента выявления последнего заболевшего в коллектив не допускаются лица, которые не болели корью и не прививались против этой инфекции;
- больные корью госпитализируются в обязательном порядке;
- за лицами, контактировавшими с больными корью, устанавливается медицинское наблюдение в течение 21 дня с момента выявления последнего случая заболевания в очаге;
- в очаге заражения выявляется люди, которые подлежат иммунизации против этой инфекции по эпидемическим показаниям (то есть лица, контактировавшие с больным (при подозрении на заболевание), ранее не болевшие корью, не привитые, не имеющие сведений о прививках против кори, а также люди, привитые против кори однократно — без ограничения возраста). Иммунизация проводится в течение первых 72 часов с момента выявления больного. При увеличении радиуса очага сроки иммунизации могут продлеваться до семи дней с момента выявления первого больного в очаге. Детям, которые не были привиты против кори, не позднее 5-го дня с момента контакта с больным вводится иммуноглобулин человека нормальный.
Главный метод специфической профилактики и защиты населения от кори — вакцинопрофилактика. Противокоревая вакцина используется на протяжении более 50 лет. Она безопасна, эффективна и недорога. Иммунизация одного ребенка против кори стоит около одного доллара США. Иммунизация населения против кори проводится в рамках национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям






















